日本の女性の収入は低すぎる
2020年、日本は、男女の賃金格差の国際比較で、男性を100にした場合、女性は77となっています。OECD平均85に対しだいぶ格差が大きいと言えます。
簡単に言えば、男性が100万円稼ぐ時、女性は77万円しか稼げないということです。
https://www.gender.go.jp/research/weekly_data/07.html
また、2020年の女性の就業率はOECD平均59に対し、日本は70.6です。
これは、日本の多くの女性が、国際的にとても低い賃金で働いているということを表しています。
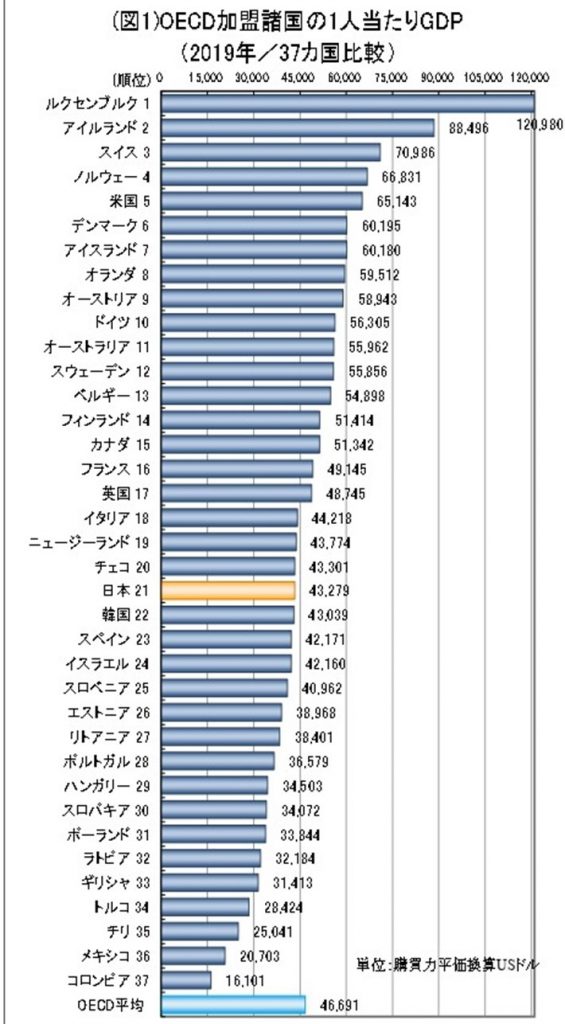
この差は日本人一人あたりGDPにも大きな影響を与えており、先進国との労働生産性の格差を生んでいる元凶の一つです。
日本では特にシングルマザーの賃金が低く、差別的ともいえます。
https://www.yomiuri.co.jp/fukayomi/ichiran/20181016-OYT8T50013/2/
シングルマザーの貧困はそのまま子供の貧困に直結します。昨今、子ども食堂や居場所づくり事業などが盛んになっているのも、こうした子供の貧困が原因でしょう。
https://kidsdoor.net/issue
また、男女格差は年金にも現れます。専業主婦やパート主婦の場合、夫が亡くなった後、急に年金が減ってしまうケースが多く、老後の不安要因となっています。
https://www3.nhk.or.jp/news/html/20241029/k10014621311000.html
日本は女性差別社会である
2025年の国際比較で、ジェンダーギャップが、日本は中国や韓国よりも低い118位となっています。
https://www.gender.go.jp/international/int_syogaikoku/int_shihyo/index.html
日本社会は元々、男性中心社会であり女性差別の習慣から抜けきれないという現実があります。女性の側にも、社会進出に躊躇する傾向や、専業主婦として家庭を守ることを指向する人が居ることも事実です。
ジェンダーギャップを解消するには、女性自身が強い意志で社会進出することが必要ですが、風習に反してそうした意志を貫くのは大変なことでもあるでしょう。ギャップを解消するには議員の半分は女性にしなければならないなどの(クォータ制)、大胆な法整備が必要でしょう。https://ja.wikipedia.org/wiki/%E3%82%AF%E3%82%AA%E3%83%BC%E3%82%BF%E5%88%B6
まずは女性の賃金を上げよう
ジェンダーギャップが解消できなくても、女性の収入を上げることはできます。
まずは、最低賃金の引き上げです。
パート労働者の多くが女性です。
先進国では、パートと正社員の給与格差が小さいことが知られています。しかし、日本ではパートを安い労働力とみなして、賃金を上げることができません。
先進国の時給は2,000円前後ですが、日本は未だ1,200円以下です。
次に、女性が働きやすい社会環境の整備が重要です。
子育てを国が支援するのではなく、子育ては親だけの責任ではなく、国の責任でもあるという覚悟をしなければ、実現することが難しいでしょう。
シングルマザーの貧困は世界的にみられる現象です。多くの国々でも差別が蔓延しているのです。そんな中、フランスはシングルマザーへの支援が充実しており、人口増加にも貢献していると言われます。
https://www.nippon-foundation.or.jp/journal/2021/55029
都市化する現代社会では、高齢者にしても女性にしても、家族に頼らずに生きていける環境が必要になっています。
そのためには医療福祉制度の充実が重要であり、この分野の労働者を増やすことは、都市で安心に暮らすための、重要な方策となります。
女性の収入を上げたければ、医療福祉職の給与を上げよ
医療福祉の仕事における男女比を見た場合、以下のようになっています(有資格者)。
介護福祉士7:3(計約190万人)
看護師9:1(計約120万人)
保育士9:1(計約180万人)
医療福祉の職場に女性が多いのは、以下のような要因があるからです。
1 職住接近で働ける(家庭に近い)
2 出産などブランクがあってもキャリアへの影響が少ない
3 残業が少なくライフワークバランスがとりやすい
これらの職種の2025年の平均年収は概ね以下のようになっています。
看護師:519万円
介護福祉士:400万円
保育士:396万円
今まで、これらの仕事は社会的に重要性が低く、賃金が安くても仕様がないと考えられてきました。そのような価値観そのものが女性差別的でした。
日本の労働人口は約7,000万人です、内500万人が医療福祉職ですから周辺の職種を合わせれば、この分野の就労者は10%近い人口になるでしょう。
もし、消費税を5%上げて、医療福祉職の給与に回すと一人当たり240万円の年収アップになります。
EUの消費税最低税率は15%
エッセンシャルワーカーの賃金を上げることは、社会全体の消費の活性化につながり、経済的メリットがあることが知られています。
医療福祉職の給与を上げることで、社会全体の賃上げに繋げることも可能でしょう。
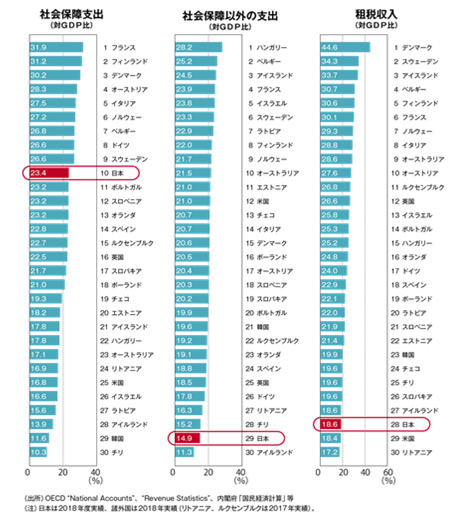
現状、医療福祉職の処遇改善のための資金は、国の借金に頼っていると考えられます。
報酬改定も大幅な増加は見込めません。無駄な社会保障費の削減も限界があるでしょう。
最終的には消費税をEU標準の15%にすることが必要になります。
日本人は本質的にケチですから、賃金も税金も上げるのが大変です。
貯金ばかりするので、それを担保に国が借金をするのです。
しかしながら、国民所得において先進国最低にまで落ち込んでいる現状を考えれば、医療福祉職の賃上げは、国民の安心と経済的底上げに直結する需要な方策になると考えます。
https://www.mofa.go.jp/mofaj/kids/ranking/gnp_2.html